Quelle a été la réaction de l’Église à cette crise ? Malheureusement, à cette époque, l’Église était souvent perçue comme faisant partie du problème. De nombreuses congrégations refusaient encore de voir que leurs membres mouraient du sida et certaines d’entre elles pensaient même que le sida était un châtiment de Dieu.
Mais ces dix dernières années, des progrès considérables ont été faits en matière de réponse au VIH et au sida. Le taux d’infection et de décès dus au VIH est en baisse, et aujourd’hui les dirigeants du monde s’efforcent de mettre un terme à l’épidémie de sida d’ici à 2030. Qu’est-ce qui a suscité cette transformation ?
Le monde se réveille
Le traitement antirétroviral (TAR) est disponible depuis les années 90, mais au début il était extrêmement coûteux (plus de 10 000 dollars américains par an et par personne). Les campagnes comme Treatment Action Campaign (TAC) en Afrique du Sud ont été très efficaces pour rendre le TAR bien plus abordable (pour plus de détails, voir page 22).
Une autre avancée majeure a eu lieu en juillet 2005, lorsque les dirigeants de huit pays à revenu élevé (groupe connu sous le nom de G8) se sont réunis à Gleneagles en Écosse. Influencés par une solide campagne de plaidoyer, les dirigeants ont accepté de s’employer à assurer l’accès universel à la prévention, aux traitements, aux soins et au soutien en matière de VIH. Ils se sont également engagés à fournir des financements pour atteindre cet objectif.
Depuis cette rencontre, le nombre de personnes bénéficiant d’un TAR a régulièrement augmenté. En 2005, moins de 2 millions de personnes bénéficiaient d’un traitement efficace. Au mois de mars 2015, ce nombre était passé à 15 millions.
Grâce à l’efficacité des traitements, les personnes séropositives vivent désormais plus longtemps. Aujourd’hui, cette maladie n’est plus considérée comme une « condamnation à mort » ; elle est devenue une maladie chronique gérable. Avec un bon traitement, les personnes séropositives peuvent désormais avoir la même espérance de vie que celles qui n’ont pas le VIH.
Avancées en matière de prévention
Une approche nommée ABC (abstinence, be faithful, use a condom = abstinence, soyez fidèle, utilisez un préservatif) a été adoptée lors des premiers efforts en matière de prévention de la propagation du VIH. Mais cette façon de voir était trop limitée. L’organisation INERELA+ a alors élaboré l’approche SAVE (Safer Practices, Access to treatment, Voluntary counselling and testing, and Empowerment = Pratiques plus sûres, accès aux traitements, conseil et dépistage volontaires, et autonomisation), une approche plus holistique, qui conserve les principes ABC (pour plus de détails, voir page 19).
En 2007, une nouvelle méthode de prévention a été recommandée par l’ONUSIDA et l’Organisation mondiale de la Santé (OMS) : la circoncision masculine volontaire. Cette méthode réduit le risque pour les hommes de contracter le VIH lors de rapports hétérosexuels (le risque n’est que partiellement réduit ; d’autres méthodes de protection doivent donc également être utilisées). Entre 2007 et 2013, environ 6 millions d’hommes ont été circoncis dans 14 pays d’Afrique australe et de l’Est où la prévalence du VIH est élevée.
Nouveaux progrès en matière de traitement
On savait que le traitement antirétroviral pouvait sauver des vies. Mais en 2011, une étude importante a montré qu’un TAR efficace pouvait également contribuer à empêcher la transmission du VIH d’une personne à l’autre. Cela parce que le TAR peut réduire la quantité de VIH présente dans le corps (appelée « charge virale ») à tel point qu’il sera indétectable dans le sang. Lorsque la charge virale d’une personne est aussi basse, le risque qu’elle transmette le VIH à une autre personne est considérablement réduit (mais il faut tout de même prendre d’autres précautions).
Une autre avancée dans la prévention du VIH a été la prophylaxie préexposition (pre-exposure prophylaxis ou PrEP). Il s’agit d’un traitement quotidien qui permet de réduire le risque d’infection au VIH. Il est destiné aux personnes qui sont particulièrement exposées au risque d’infection par le VIH (comme les travailleurs du sexe ou les usagers de drogues injectables). D’autres méthodes de protection doivent également être utilisées, car ce traitement n’est pas efficace à 100 pour cent pour empêcher la transmission du VIH.
Prévention de la transmission mère-enfant
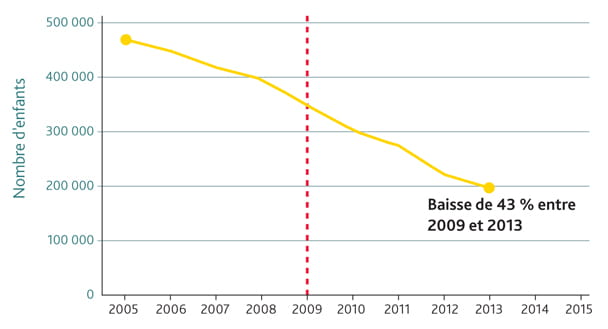
De grands progrès ont été faits en ce qui concerne la prévention de la transmission du VIH de la mère à l’enfant. En 2011, l’initiative « Global Plan » a été lancée, visant à mettre fin à l’infection des enfants par le VIH et à protéger la santé des mères. Sans interventions de soins de santé, la probabilité qu’une femme enceinte vivant avec le VIH transmette le VIH à son bébé peut atteindre 45 pour cent. Avec un traitement approprié, ce risque peut être réduit à moins de 5 pour cent. En 2013, l’OMS a recommandé que toutes les femmes enceintes et allaitantes séropositives reçoivent un TAR.
Global Plan a axé son travail sur les 22 pays où le nombre de femmes enceintes vivant avec le VIH était le plus élevé. Entre 2009 et 2013, il y a eu une baisse remarquable de 43 pour cent du nombre de nouveaux cas de VIH chez les enfants dans 21 de ces pays.